LE PARCOURS PRÉ-OPERATOIRE
PREAMBULE
Cette édition spéciale s'adresse en particulier aux gens qui ne connaissent pas la chirurgie bariatrique et qui a pour but de leur faire découvrir afin d'en connaitre les tenants et les aboutissants.
Répondre aux questions que l'on se pose :
Puis-je me faire opérer ?
Comment ça se passe ?
Quelle opération choisir ?
A qui faut il s'adresser ?
Combien ça coute ?
Est ce que c'est pris en charge ?
Est ce vraiment éfficace ?
Je le fais, je le fais pas, j'hésite ?
A savoir
La chirurgie bariatrique doit être une démarche spontanée et volontaire, après une longue rélexion.
C'est une décision qui doit être murement réfléchi et partager par son entourage proche.
La chirurgie de l'obésité constitue le point de départ de changements importants au niveau du:
-
comportement alimentaire
-
de l'image du corps
-
des relations avec l'entourage
Tout d'abord, le comportement alimentaire du patient va devoir s'adapter, au quotidien, à la contrainte physique imposée par l'opération.
Le patient devra trouver de nouveaux repères quant à la manière de s'alimenter.
La nourriture représente parfois un moyen privilégié pour faire face à des émotions désagréables ou à un mal-être psychique.LE PREMIER RENDEZ-VOUS AVEC LE CHIRURGIEN
Vous avez fait le premier pas. Vous rencontrez alors pour la première fois le chirurgien et pourrez discuter avec lui.
Le but de ce premier rendez vous est de donner la possibilité au médecin qui va vous opérer de pouvoir jauger votre motivation, mais également et surtout évaluer votre compréhension de l’acte chirurgical ainsi que tout ce qu’il englobe.
Ce rendez-vous permet également de faire le point entre ce que vous croyez savoir de la chirurgie, ce que vous avez pu entendre et ce qu’il en est réellement.
Vous abordez également la question du changement d’hygiène de vie. Ce changement peut se faire à des rythmes différents suivant chacun mais il reste indispensable.
Le chirurgien vous met alors en contact avec des patients déjà opérés pour que vous ayez une connaissance du quotidien et de la façon de vivre après une intervention. (tous ne le font pas)
- IMC > 40 kg/m2 ou IMC > 35 Kg/m2 avec au moins une patologie associée à l’obésité susceptible d’être améliorée après la chirurgie (comme l’hypertension artérielle, syndrome d’apnée du sommeil, diabète, maladie articulaire invalidante par exemple).
- Echec des différents régimes avec prise en charge psychologique adaptée bien conduite pendant 6 à 12 mois.
- Evaluation et prise en charge préopératoire pluridisciplinaire pendant plusieurs mois.
- Nécessité d’un suivi médical et chirurgical au long cours.
- Risque opératoire acceptable avec une bonne information du patient.
Si le chirurgien estime que vous pouvez être opéré, il lance alors le processus de bilan préopératoire multidisciplinaire.
A la fin de l’entretien, il vous indiquera la marche à suivre et les différents spécialistes à voir.
LE BILAN BARIATRIQUE PRÉ-OPÉRATOIRE
Ce n’est qu’à la fin du bilan pré-opératoire qu’il est possible:
1. de savoir si vous pouvez être opéré(e)
2. de choisir l’intervention adaptée à votre cas particulier
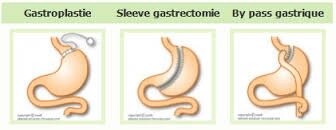
3 TYPES D'OPERATIONS POSSIBLES
LA GASTROPLASTIE

Le but est de diminuer la quantité d'aliments ingérés et de créer une sensation de satiété.
Intervention réalisée sous laparoscopie (video chirurgie)
C'est l'intervention de chirurgie bariatrique qui comporte le moins de risque opératoire.
Durée d'hospitalisation courte, généralement 2 jours.
Objectif pondéral atteint lentement, avec un amaigrissement régulier (2 à 3 kg/mois)
Anneau modulable avec possibilité de l'ajuster par voie externe, d'où un contrôle alimentaire selon l'évolution de l'amaigrissement du patient.
Technique totalement réversible mais si on enlève l'anneau on va reprendre du poids.
Cette méthode conserve un circuit alimentaire normal et ne s'accompagne pas habituellement de carence alimentaire si la surveillance est bien faite et lorsqu'il n'y a pas de vomissement
Retenir qu'il faut après l'intervention avoir une activité physique et une modification de comportement alimentaire sinon le succès des premiers mois va s'évanouir !
RISQUES POTENTIELS
Risque d'ouverture accidentelle de l'anneau, exceptionnel actuellement car évolution des matériaux et des systèmes de fermeture
Dysphagies par corps étrangers bloqués d'où la nécessité de bien mâcher les aliments.
Œsophagites : Inflammation de l'œsophage avec parfois des ulcérations, il faut MANGER LENTEMENT, apprendre à mastiquer avec une bonne dentition.
Dilatation de la poche gastrique : la gastroplastie va augmenter de volume et perdra toute son efficacité, il ne faut donc PAS FORCER SON ALIMENTATION mais bien ressentir la satiété.
Glissement de l'anneau vers le haut entraînant une dysphagie lors d'efforts de vomissements.
Migration (incrustation) de l'anneau dans la paroi gastrique signant une érosion de l'estomac : il faut ENLEVER L'ANNEAU. Cette complication est à rechercher en cas de reprise pondérale malgré un régime bien suivi.
L'anneau peut devenir poreux ou inefficace.
Brides entraînant sub-occlusion ou douleurs abdominales par torsion de l'intestin autour du cathéter placé dans l'abdomen.
Luxation du boitier d'ajustage de l'anneau sur son site d'implantation, infection du boitier lors des ponctions et manipulations radiologiques si fautes d'asepsie
Rupture du cathéter au niveau de sa jonction avec le boîtier. Lorsqu'il est libre dans le ventre souvent ce tube entraine des douleurs pelviennes ou iliaques
Attention, l'anneau est un matériel synthétique certes bien toléré, mais ce corps étranger on n'en connait pas le devenir à 20, 30 ans !!!
LA SLEEVE GASTRECTOMIE

Durée d'hospitalisation de 4 à 5 jours, plus longue que pour l'anneau car on sectionne l'estomac.
On enlève une grande partie de l'estomac pour diminuer sa capacité, cette ablation est définitive.
Elle permet un amaigrissement plus rapide qu'avec l'anneau et un meilleur confort de vie pour manger.
Cette opératoire a donc un FAIBLE RISQUE DE MALNUTRITION car on garde le même cheminement des aliments qu'avec un estomac normal, il n'y a pas de court circuit intestinal.
Sur le plan anatomique, cette intervention est une GASTRECTOMIE SUB TOTALE, on conserve la partie inférieure de l'estomac qu'on appelle antre gastrique. Cette portion secrète l'acide chlorhydrique nécessaire à la digestion et va malaxer les aliments. Vous verrez sur le schéma que l'estomac est réduit à un tube gastrique au début qui va entraîner une satiété et l'arrivée rapide des aliments dans l'antre augmente encore cet effet et coupe la faim.
Dans l'estomac, il a été récemment découvert une HORMONE qui stimule l'appétit et que l'on nomme GHRELINE, l'intervention va entraîner une diminution de la sécrétion de cette hormone et rendre votre appétit moins féroce
C'est comme cela que l'intervention va vous faire maigrir : en ayant moins faim et en diminuant la quantité d'aliments ingérés.
RISQUES POTENTIELS
La fistule gastrique post opératoire est la complications la plus grave, parfois tardive :
C'est une perforation au niveau de la zone de section/agrafage de l'estomac.
Cela va conduire à une fuite de la salive et de la sécrétion acide de l'estomac dans le ventre.
Il en résulte une péritonite grave s'il elle n'est pas reconnue, aboutissant à un choc septique (infectieux) et des possibles défaillances respiratoires, rénales et circulatoires conduisant au décès si on ne réopère pas rapidement.
LE BY PASS GASTRIQUE

Cette intervention conjugue un procédé de restriction gastrique et une diminution de l'absorption des graisses.
Ces phénomènes vont entraîner l'amaigrissement. Ici, on modifie le circuit alimentaire normal.
Il faut donc une SURVEILLANCE NUTRITIONNELLE STRICTE pour ne pas avoir de carences en vitamines ou en oligo-éléments.
La perte de poids sera plus rapide qu'avec une gastroplastie avec des résultats parfois spectaculaires.
L'amaigrissement devient moins dépendant des habitudes alimentaires : « on maigrit en mangeant bien » avec une HYGIENE ALIMENTAIRE.
C'est un procédé chirurgical utilisé en cas d'échec des gastroplasties.
Cette technique est validée plutôt dans les obésités sévères (IMC>50) pour son efficacité.
La hernie hiatale n'est plus ici une contre indication opératoire car on va guérir le reflux gastro-œsophagien par la dérivation intestinale.
RISQUES POTENTIELS
Comme dans la sleeve gastrectomie on peut avoir des fistules anastomotiques post opératoires.
Le forçage alimentaire peut conduire à une dilatation de la poche gastrique proximale entraînant une reprise pondérale.
Il peut y avoir des sténoses digestives (rétrécissements) sur les anastomoses qui reconstruisent le circuit alimentaire.
On décrit aussi des occlusions sur des hernies dites internes (espaces laissés entre les intestins).
Enfin, il faut insister sur les possibles complications métaboliques parfois latentes ou survenant longtemps après l'intervention (anémies et manque de fer, déficits vitaminiques D, B1, B6, B9, B12, déficit en zinc et sélénium).
La phase de préparation à l’intervention :
-
Cette phase de préparation est indispensable et nécessite un véritable engagement de votre part. Durant plusieurs mois, vous allez rencontrer différents professionnels de santé, membres d’une équipe pluridisciplinaire (endocrinologue, psychiatre, diététicien, gastroentérologue, cardiologue, pneumologue, radiologue, anesthésiste et chirurgien) qui vont vous informer et vous examiner.
-
Ils vont également vous prescrire différents examens (prise de sang, électrocardiogramme, gastroscopie, échographie abdominale et cardiaque, exploration fonctionnelle respiratoire et si nécessaire radiographie).
-
Ces examens ont pour but de réaliser :
- Un bilan complet de l’obésité et votre état de santé afin de traiter, si ce n’est déjà fait, les affections dont vous souffrez (carences nutritionnelles ou vitaminiques, diabète, hypertension artérielle, hypercholestérolémie, troubles cardiaques, syndrome d’apnée du sommeil ou autres troubles respiratoires, troubles articulaires, etc.
-
Un bilan psychologique et psychiatrique afin de vous proposer, si besoin, une prise en charge psychothérapeutique et surtout d’éliminer, détecter et traiter toute pathologie psychiatrique. En effet certaines pathologies sont des contre indication à la chirurgie bariatrique et pourraient même être aggravées par cette chirurgie.
-
Un bilan de votre activité physique et de vos habitudes alimentaires.
Prévoir les rendez-vous suivants :
sans oublier le précieux sésame carte vitale et carte mutuelle
CONSEILS
Au vu de la liste très longue des spécialistes à voir, je vous conseille vivement de prendre rendez-vous à l'hopital ou en clinique privé (c'est plus rapide) pour un bilan complet avant une chirurgie bariatrique.
Ce qui permet un gain de temps considérable car en restant hospitalisé sur 2 ou 3 jours, vous avez le temps de tout faire.
C'est beaucoup plus simple pour les démarches administratives et pour la prise en charge de la mutuelle.
Si vous prenez des rendez-vous séparé par spécialiste dans des petits cabinets, cela va prendre énormément de temps et ne sera pas simple pour la décison finale entre les médecins lors de la réunion pluridisciplinaire.
L'ensemble des spécialistes à voir dans le détail
DIÉTÉTICIEN
Vous participez obligatoirement à une réunion de groupe. (seulement si vous le faite dans le cadre de l'hopital)
Cette réunion d’information alimentaire a pour but de vous éclairer sur les causes de l’obésité, de comprendre les clés de la réussite de la prise en charge de votre obésité, pour pouvoir, à terme, favoriser la stabilisation de votre nouveau poids.
Pour évaluer votre IMC, même si le chirurgien le fera en premier lieu dans son cabinet, et pour valider que de son coté tout est ok.
Ce sera lui qui vous suivra après l’opération .
GASTRO-ENTÉROLOGUE
- Recherche d’un reflux gastro-oesophagien, d’une béance cardiale ou d’une hernie hiatale (contre-indication pour sleeve et mini-bypass)
- Recherche d’une pathologie digestive haute: oesophagite, ulcère gastro-duodénale, varices oesophagiennes, tumeur gastrique.
- Recherche d’une infection à Helicobacter pylori, responsable de l’ulcère, qui devra être traitée avant l’opération.
- Pour une fibroscopie avec biopsie pour ainsi éliminer tout problème gastrique, dans l’estomac et autres …
- La fibroscopie se déroule sous anesthésie générale.
CARDIOLOGUE
- Recherche de co-morbidité: hypertension artérielle
- Evaluation du risque opératoire
- Evaluation cardio-vasculaire avec souvent électrocardiogramme et test d’effort, bilan tensionnel
PSYCHIATRE
- Recherche d’un trouble psychiatrique incompatible avec les contraintes de l’intervention
- Identification et correction des troubles du comportement alimentaire
- Identification du risque de conduite addictive post-opératoire (transfert d’addiction et risque d’alcoolisme)
- Compréhension des mécanismes ayant favorisé l’installation de l’obésité afin d’en assumer la disparition
- Il va évaluer votre état mental, pour être sûr que vous ne souffrez pas d’une maladie mentale qui pourrait remètre en cause vos choix concernant l’opération
ENDOCRINOLOGUE
- Recherche de co-morbidité: diabète
- Recherche d’une pathologie endocrinienne contre-indiquant l’intervention chirurgicale
- Bilan nutritionnel et encadrement de la modification durable du comportement hygiéno-diététique
- Evaluation endocrinologique : diabète, bilan thyroïdien, équilibre hormonal
PNEUMOLOGUE
- Recherche de co-morbidité: syndrome d’apnée du sommeil
- Le cas échéant appareillage avant l’intervention afin de diminuer le risque pré et post-opératoire
- Si nécessaire, réhabilitation à l’effort pré et post-opératoire
- Examen pulmonaire avec la réalisation d’explorations fonctionnelles respiratoires. Pour évaluer votre souffle est posé un appareil pour les poses durant le sommeil. Le premier examen consisté à souffler dans une machine pour évaluer votre oxygène, le deuxième examen consiste à poser un appareil pour la nuit et ainsi contrôlée si vous ne faites pas d’Apné du sommeil. C’est un appareil qui se pose sur le bras et qui est relié à deux sondes qui seront scotchées sur le creux de votre gorge et sur la poitrine. Une sonde nasale, comme pour l’oxygène sera à mettre dans les narines au moment de dormir. Un peu gênant mais gérable.
ECHOGRAPHIE ABDOMINALE
- Une écho du foie pour son aspect et savoir s’il n’est pas trop gros pour ne pas gêner lors de l’intervention, auquel cas un petit régime sera à suivre avant l’opération.
ANESTHESISTE
- Evaluation du risque opératoire
- Information sur les modalités de l’anesthésie générale et des risques associés
- Evaluation par un médecin anesthésiste : médicaments à arrêter ou traitement à modifier, évaluation du risque anesthésique et opératoire.
BILAN SANGUIN ET HORMONAL
- Une prise de sang pour repérer les éventuels problèmes immunitaires, ou de dysfonctionnement de la thyroïde (très important dans le processus de prise de poids), mais également les éventuelles carences en vitamine, et beaucoup d'autres données importantes pour chaque spécialiste que vous consulterez.
- Attention : si vous faites tout vos examens dans une journée, il est important de faire la prise de sang avant pour pouvoir avoir les résultats le jour des consultations, chaque spécialiste regardera les résultats qui le concerne.
REUNION MULTIDISCIPLINAIRE POUR DECISION
- Le chirurgien remplit l’entente préalable. Elle sera envoyée à la caisse de sécurité sociale dont vous dépendez, accompagnée des originaux
- de l’accord du psychiatre, du cardiologue, de l’endocrinologue, du gastro-entérologue et du pneumologue,
- de la prise de sang.
Une fois les documents déposés auprès du Médecin Conseil, ce dernier a 15 jours ouvrés pour vous donner une réponse si sa décision est négative. Il peut également vous convoquer pour un entretien. Si vous n’avez aucune réponse dans le laps de temps imparti, l’entente préalable est accordée.
Vous pouvez à ce moment-là reprendre contact avec l’assistante du chirurgien pour fixer une date opératoire.
Une fois la date opératoire fixée, il faudra prendre impérativement rendez-vous avec l'anesthésiste au moins 3 semaines avant la date de l’intervention, puis vous rendre au service des admissions pour une pré-inscription.
Vous serez mis au régime pendant la semaine précédant l’intervention.
Ce régime est à respecter strictement, il permet de réduire le volume du foie afin de faciliter l’intervention.
Le chirurgien vous prescris alors une ordonnance pour deux paires de bas de contention.
La paire classe III est à porter pendant 15 jours à compter de la veille de l’intervention. La paire classe II prend le relais pendant 15 jours.
Vous aurez également une ordonnance pour des anticoagulants à poursuivre pendant 15 jours après l’intervention, ainsi que des anti-douleurs.
JOUR J
Vous êtes hospitalisé la veille dans l'après-midi.
Vous aurez dans la soirée la visite de l’anesthésiste.
Au matin de votre date opératoire, vous descendez au bloc en ayant enfilé vos bas de contention au préalable.
Vous serez à jeun tout au long de la journée même après votre réveil.
Vous ressortez entre 3 et 6 jours après votre intervention, cela dépend du chirurgien.
A partir de ce jour, votre alimentation ne sera plus comme avant et il faudra l'adapter à son nouvel estomac.
Dans l’estomac, il y a des cellules qui produisent une hormone de sensation de faim, la ghréline.
Puisqu’on enlève une grosse partie de l’estomac, la ghréline est moins présente et agit moins.
Résultat : la faim diminue considérablement et les quantités de nourriture absorbées diminuent également car l’estomac est beaucoup plus petit.
L’arrêt de travail initial est de 2 à 3 semaines et peut être prolongé d'autant si on se sent pas apte à reprendre.
RECAPITULATIF PAR ORDRE DE PRIORITÉ
LA SLEEVE C'EST 95 % DE REUSSITE
Sleeve gastrique : animation de la pose d'une sleeve
Chirurgie de l'obésité - Trocart unique (Allo docteur France 5 )-G. Pourcher
Je suis toujours à fond dans mon nouveau blog sur la Thaïlande que je vous invite à consulter avec le lien ci-dessous.
Mettez vos encouragements directement sur le blog, si vous le souhaitez.
Cela fait plaisir et ça motive pour la suite.
Merci de suivre mon blog.
Pensez à vous inscrire sur la NewsLetter.
A votre disposition pour échanger.